Особенности лечения обострения хронического панкреатита
Хирургические методы
В стадии обострения врачи могут предложить оперативные схемы терапевтического воздействия, если в ходе консервативного лечения не наблюдается положительной динамики клинических симптомов, а состояние пациента ухудшается.
В условиях стационара при обострении воспалительного процесса проводят операции 2-х видов:
- Радикальная. Удалению подлежат отмершие участки поджелудочной железы. Данный метод оперативного вмешательства подразумевает тотальное (полное), субтотальное (частичное) и лобарное (дольчатое) иссечение внутреннего органа. После такой операции пациенту показано пожизненное ферментное лечение.
- Паллиативная. Цель оперативного вмешательства заключается во временном облегчении симптоматических проявлений хронического панкреатита. Проводится дренирование протоков железы и криотерапия, выполняются блокады симпатического ствола.

В стадии обострения врачи могут предложить оперативные схемы терапевтического воздействия, если в ходе консервативного лечения не наблюдается положительной динамики клинических симптомов, а состояние пациента ухудшается.
Госпитализация с последующим хирургическим лечением является крайней мерой в период повторного обострения хронической формы заболевания, что предусмотрено стандартами оказания медицинской помощи.
Медикаментозная терапия
При обострении хронического панкреатита необходимо прежде всего купировать болевой синдром при помощи ряда лекарств:
- Спазмолитики: Но-шпа, Папаверин, сульфат атропина. Дротаверин дополнительно расслабляет протоки больного органа, нормализуя отток панкреатического сока.
- Анальгетики для подкожного или внутримышечного введения. Применяется блокада чревного сплетения лидокаином.
Не рекомендуется принимать нестероидные противовоспалительные препараты (особенно аспирин), т.к. они разжижают кровь, провоцируя внутрибрюшное кровотечение.

Дротаверин дополнительно расслабляет протоки больного органа, нормализуя отток панкреатического сока.
Особенности лечения обострения при хроническом течении заболевания состоят в следующем:
- Омепразол и Панкреатин, содержащие панкреатические ферменты, назначаются для подавления ферментной активности железы.
- Антибактериальная терапия необходима для профилактики присоединения бактериальной инфекции. Применяются антибиотики широкого спектра действия: из группы цефалоспоринов или фторхинолонов, карбапенемы.
- Для восстановления водно-электролитного баланса применяются солевые растворы.
- При выраженном интоксикационном синдроме внутривенно вводят коллоидные растворы. Прибегают к методу форсированного диуреза. Во избежание вымывания калия из организма, что провоцирует мышечные судороги и нарушения в работе сердечно-сосудистой системы, параллельно назначается хлорид калия.

Применяются антибиотики широкого спектра действия: из группы цефалоспоринов или фторхинолонов, карбапенемы.
Точную дозировку, частоту и временной интервал приема препаратов назначает врач.
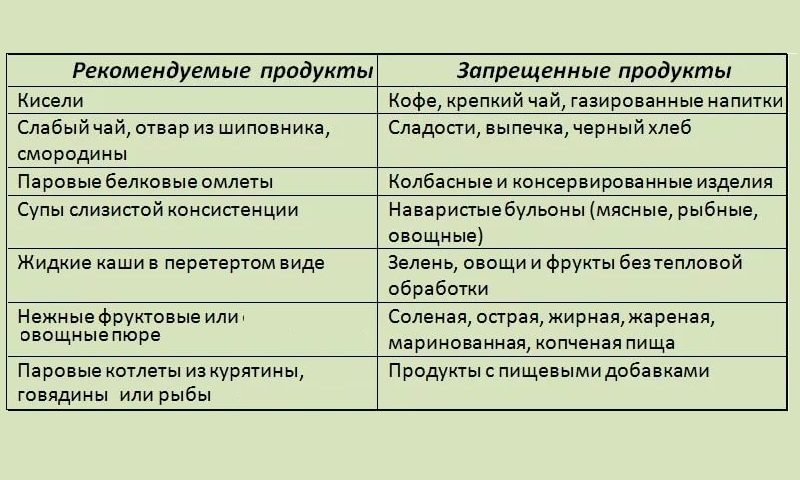
Диета
При выраженной боли в период обострения необходимо:
- Готовить супы на овощных бульонах или постном мясе (курице, телятине, индейке).
- Овощи необходимо готовить на пару.
- Употреблять в пищу только печеные фрукты.
- Исключить алкоголь и газированные напитки. Разрешается пить отвары на основе лекарственных растений, компоты из сухофруктов и кисели.
- Рекомендуется вчерашний хлеб.
- Пудинги и творожные запеканки могут быть десертными блюдами.
- Показаны минеральные воды.
Режим питания должен быть дробным: есть нужно 5-6 раз в день небольшими порциями.
Способы лечения в домашних условиях
Необходимо как медикаментозное лечение, так и применение фитотерапии при обострении заболевания. Рекомендуется использовать отвары на основе ромашки, семян укропа и цветков бессмертника. Пить их необходимо за час до еды трижды в день по 100 мл.
Дополнительно рекомендуется жевать прополис в промежутках между приемами пищи.
Профилактика
Во избежание обострения воспалительного процесса в поджелудочной железе необходимо соблюдать ряд правил:
- Вести здоровый образ жизни, но избегать чрезмерных физических нагрузок.
- Контролировать собственный вес.
- Избавиться от вредных привычек.
- Проводить чистку желудочно-кишечного тракта.
- Не заниматься самолечением.
- Проходить своевременную диагностику и следовать предписаниям врача.
- Сократить количество источников стресса. Существует энтеральная нервная система в ЖКТ, поэтому стрессовое воздействие негативно влияет на процессы пищеварения.
Осложнения после лечения
При хроническом течении болезни может развиться сахарный диабет на фоне расстройства углеводного обмена.
Нарушается выделение панкреатического сока в просвет 12-перстной кишки и инсулина в кровь. Избыточное количество глюкозы разрушает клетки и рецепторы, а повреждение клеток приводит к развитию диабета 2 типа.
Если в период обострения произошло поражение большого количества бета-клеток, вырабатывающих инсулин, то развивается сахарный диабет 1 типа.
Нарушения эндокринной функции при частых обострениях хронической формы панкреатита могут быть проявлены в гипогликемии (гиперинсулинизма).
Данное заболевания сопровождается рядом симптомов:
- голодом;
- холодным потом;
- мышечной слабостью;
- дрожью по всему телу;
- чрезмерным возбуждением.
[morkovin_vg video=”YkefLGAvbKg;75tumoQL9l4;by7UNc4PKr8″]
Прогноз жизни
Существуют следующие закономерности:
- Смерть наступает в 30% случаев при обострении заболевания, если речь о тяжелой форме протекания воспалительного процесса.
- При обострении в пожилой возрастной категории (старше 70 лет) летальный исход вероятен в 20 % случаев.
- Легкая форма протекания заболевания характеризуется низким процентом летальности.
- Интоксикация организма по причине дисфункции железы приводит к сердечной и почечной недостаточности. При данных патологиях смерть наступает в большинстве клинических случаев.
- При фиброзно-склеротической форме патологии вероятность смерти повышается.
- Пациенты, злоупотребляющие алкоголем, находятся в зоне риска.
Продолжительность жизни увеличивается при соблюдении мер профилактики, т.к. обострение хронической формы панкреатита может и не наступить.