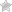Современные методы лечения острого панкреатита
Острый панкреатит характеризуется фазовым течением и многообразием видов осложнений – патологических изменений в тканях поджелудочной железы и близлежащих органов.
Медикаментозное
Лечение панкреатита основано на индивидуальном подборе медикаментов. Для получения наилучшего терапевтического эффекта схема терапии периодически пересматривается. К традиционным медикаментам относятся:
- Дротаверин.
- Папаверин.
- Платифиллин.
Это спазмолитические препараты, которые используют для оказания первой помощи больному. Для снятия сильной боли вводится раствор промедола.
Пациенту подбирают схему лечения, в которую входят следующие лекарства:
- Пантрипин.
- Трасилол.
Это ряд антиферментных таблетированных средств.
С целью профилактики гнойного осложнения у взрослых назначаются антибиотики:
- Ампиокс.
- Гентамицин.
Некоторые формы панкреатита требуют лечения таблетками, стимулирующими восстановительный процесс в проблемном органе. Это могут быть:
- Метилурацил.
- Пентоксил.
- Анаболические гормоны.
Для устранения обезвоживания организма больному вводят раствор полиглюкина, это также помогает избавиться от сухости во рту. Детоксикационная инфузионная терапия включает в себя применение изотонических растворов глюкозы и натрия хлорида.
Для устранения обезвоживания организма больному вводят раствор полиглюкина, это также помогает избавиться от сухости во рту. Детоксикационная инфузионная терапия включает в себя применение изотонических растворов глюкозы и натрия хлорида.
Грамотное консервативное лечение сокращает период восстановления функциональности органа. Это обязательный этап лечения. В тяжелых случаях требуется оперативная помощь.
Хирургическое
В стандартах лечения пациентов с острым панкреатитом рекомендуется отказ от ранних оперативных вмешательств. Предлагается интенсивная терапия. Однако от госпитализации пациентам отказываться запрещено. Они должны находиться под наблюдением специалистов. В стационаре врачи быстро смогут нормализовать состояние пациента.
Главные принципы терапии острого панкреатита:
- устранение болевых ощущений;
- очистка крови;
- соблюдение диеты;
- симптоматическое лечение.
Абсолютным показанием к оперативному вмешательству являются инфицированные формы заболевания, выявление кист и выраженных изменений в тканях. Тяжелый острый панкреатит сопровождается нарушением микроциркуляции, что ведет к образованию тромбов.

Пациентам с острым панкреатитом от госпитализации отказываться запрещено. Они должны находиться под наблюдением специалистов.
Протокол лечения гнойного осложнения панкреатита обязательно включает хирургическое вмешательство. Гнойное осложнение наблюдается у 15% пациентов.
Также оперативное вмешательство показано больным, которым не помогло консервативное лечение.
Операция проходит под общим наркозом.
Различают следующие виды хирургического вмешательства:
- Резекционное. Удаляется часть некротизированного органа.
- Органосохраняющее.
Осложнения
При остром панкреатите возможно развитие многочисленных осложнений. К ним относятся:
- перитонит;
- флегмона;
- кровоизлияние в брюшную полость;
- формирование кист в области поджелудочной железы;
- желудочные и кишечные кровотечения;
- панкреатический некроз;
- панкреатогенный шок.
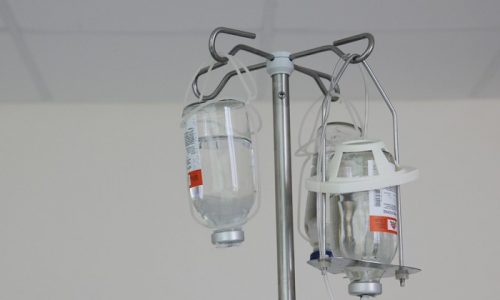
Реабилитация после перенесенного заболевания длится от 7 дней до нескольких месяцев в зависимости от сложности случая. После резекции пациент получает инвалидность II группы, ставится на учет. В этот период назначаются постоянные обследования. Врач составляет пациенту индивидуальную диету с ограничением сладкого, соленого, жирного.
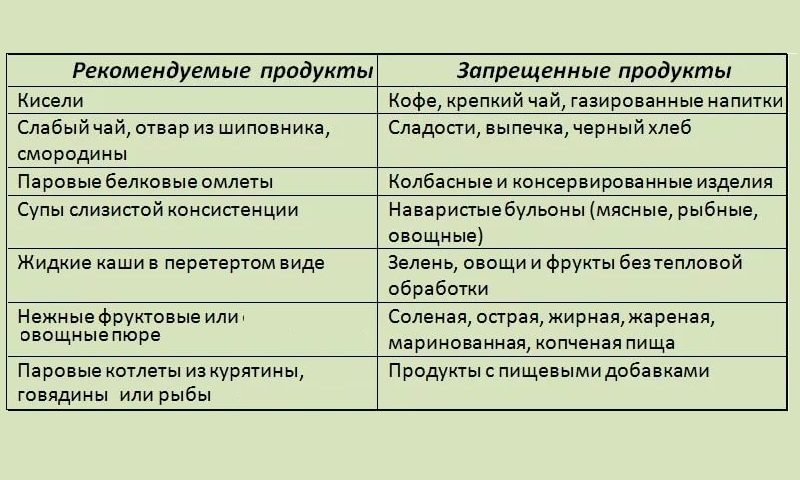
Врач составляет пациенту индивидуальную диету с ограничением сладкого, соленого, жирного.
При жесткой диете возможна потеря веса, поэтому в сестринский процесс входит взвешивание пациента 2 раза в неделю.
Противопоказан физический труд. Категорически запрещено курить и принимать спиртные напитки. С осторожностью необходимо относиться к физиопроцедурам, чтобы не повредить желчные пути.
Правильное питание, отказ от пагубных привычек, острой пищи – это мероприятия первичной профилактики острого панкреатита.
Лечить острый панкреатит с помощью народных средств запрещено.
Прогноз жизни
На прогноз жизни при панкреатите оказывает влияние степень тяжести болезни. Летальный исход чаще всего наблюдается при радикальном поражении поджелудочной железы. В этом случае с воспалением справиться организм не может.
Наличие осложнений у пациентов пожилого возраста играет большую роль. Летальность достигает 20%. Продолжительность жизни больных уменьшается на фоне прогрессирования дистрофических процессов. Ткань органа утрачивает функционирование.
При терапии острого панкреатита продолжительность жизни в течение 10 лет составляет 70%, 20 лет – 45%. Вероятность развития злокачественных новообразований – 4%. При легкой форме панкреатита прогноз всегда благоприятный.
[morkovin_vg video=”n0ZPzOwtyaE;Tdx7evAVjqY”]
При нарушении рекомендаций врача по диете и режиму могут возникнут рецидивы, а также хронизация процесса.
Особенности лечения острого панкреатита у детей
В начале заболевания ребенок должен пить только щелочную минеральную воду, прием пищи исключен. В тяжелой форме жидкость не дают, содержимое желудка отсасывается с помощью зонда. При улучшении самочувствия ребенок переводится на диету №5.
Лекарственная терапия решает следующие задачи:
- Устранение боли. Применяют анальгетики, спазмолитики, холинолитики.
- Угнетение функциональной активности органа. Назначают антациды и антисекреторные препараты.
- Уменьшение ферментативной токсемии.

Для устранения боли применяют анальгетики, спазмолитики, холинолитики. В начале заболевания ребенок должен пить только щелочную минеральную воду, прием пищи исключен.
Применяют глюкозосолевые растворы, альбумин, плазму, витамины С, В6; плазмаферез или гемосорбцию.